 Dr.TIGER
Dr.TIGER止まっていない痙攣を診たことがないあなた!
あなたも痙攣起こしそうになっていませんか!?
経験が少ないうちはとても苦手意識があり当たりたくない症候ではないでしょうか。
しかし、施設間の違いは多少ありますが、対応の型はある程度決まっているため、経験をつめば落ち着いて対応ができるようになります。
この記事をスマホで開いておいて診療するとスムーズに対応できますよ。
初期診療の流れ
まず初めにおおまかな流れを把握しましょう
救急隊から能動的な情報収集を行い、必要があれば事前に用具・薬剤の準備をします
痙攣時も必ずABCの評価・介入が第一優先ですべきことです。
非けいれん性てんかん重積は判断が難しいときもありますが、短時間で診察し判断しましょう
速やかにルート確保しましょう。このときもABCを忘れないでください。
施設のやり方に従うのが1番です。第3選択肢まで覚えておきましょう。
絶対的な基準はありません。迷ったらやりましょう。
STEP①救急隊から情報収集→事前準備
救急隊からまずは連絡が入ると思いますが、ここでの情報収集はとても重要です。
どれくらいの心構え、準備をする必要があるのかはある程度救急隊の情報から考えることができます。もちろんどの症例でも痙攣が持続しているかもと頭の片隅には常においといてくださいね。
救急隊が痙攣持続していると言ったときはおそらく痙攣は持続しているでしょう。
一方、救急隊が痙攣は治まっていますと言ったときは、痙攣が治まっているかはわかりません。
鵜呑みにしてはいけません。
痙攣が持続しているかの判断は医者でも難しいときは多々あります。
脳波をとらないとわからないけいれんはあります。
以下のことを事前に聞いて、痙攣が本当にとまっていそうかなど情報収集を能動的に行いましょう。
- 年齢
-
6ヶ月-5歳までの有熱時の痙攣であれば確率的には熱性けいれんの可能性が高いでしょう。しかし、小学生以上の有熱時けいれんであれば熱性けいれん以外かも?と疑いましょう(小学校低学年までは起こす子もいます)
- 有熱性
or
無熱性 -
鑑別が一気に変わります。無熱性であれば基本は検査必須です
- 脈拍数
-
発熱時や啼泣時は心拍数は高くなりますが、過度な頻脈であればけいれんが続いているかも?と疑いましょう
- SpO2
-
覚醒してうまく測定できなくてSpO2低いことはもちろんありますが、酸素化低下がある場合は痙攣持続していることが多いです。痙攣持続を疑いましょう。
- 眼球偏位
-
四肢どちらかの筋緊張亢進が残っていたり、眼球偏位があるときは痙攣収束後の変化のこともありますが、部分発作が持続している可能性もあります。筋緊張に関しては救急隊に求めることは難しいですが、眼球偏位は確認できるはずです。眼球偏位がある場合は痙攣が持続しているかも?と疑いましょう。
- 既往歴
-
遺伝子異常などの背景がある児と既往のない有熱時痙攣ではリスクが全然違います。
かならず聞いておきましょう。
またドラベ症候群ではNaチャネル系の抗痙攣薬が禁忌です。
ホストインを使用することは少なくないですが、使用する状況は痙攣重責していたり群発していたりとばたつく状況が多いので、うっかりドラベ症候群にホストインを使ってしまったということも起こりえます。ばたつく前に事前に把握しておきましょう。 - 体重
-
抗けいれん薬の投与量を事前に考えておくことができるので聞いておきましょう。
例えば、体重15kgだからミダフレッサ 1.5mL(0.1mg/kg)ずつ投与して、ホストイン使うなら4.5mL(22.5mg/kg)だなとシュミレーションができます。
痙攣が持続していて、ジャクソンリースで人工換気しているけど換気が難しいといった場面だってあります。そんなときに一から計算していると投与量をミスしたりすることもあるでしょう。事前にシュミレーションすることは大事です。
実際に準備するもの
救急隊の情報から痙攣が持続していそうと思った場合、到着までに可能な限り準備しておきましょう
- モニター
- ジャクソンリース
- 吸引カテーテル(10Frなど救外に準備されているもの)
- 肩枕にできるタオルなど
- 末梢静脈留置針、駆血帯、アルコール綿、(インファライト)
- 血液検査用品→スピッツ:血算・生化学(アンモニア・凝固、Mg、Caを含む電解質、血糖、常用薬の抗痙攣薬血中濃度)、血ガス、血培ボトル+血培用針付きシリンジなど
- ミダゾラム(ミダフレッサ® or ミダゾラム®+生食)
- 生食(末梢ルートにつなげる用)
STEP②ABCの評価・安定化
明らかに意識清明でPAT安定
落ち着いてバイタル測定してもらいましょう。
慌てることはないです。それ以降は下の記事を参考にしてゆっくり診療しましょう。
痙攣は治まっているが、意識清明とは言えない
診察時痙攣は治まってそうだけど、なんとなくぼんやりしているということも多いでしょう。
まずはモニターをつけて、ABC大丈夫なことを確認して、救急隊や家族の話を聞いて方針を考えましょう。
痙攣持続・PAT不良
病院に到着するころには30分など経過している場合が多いと思いますが、到着時にけいれんが持続している場合、
スイッチを入れましょう。
見た目上の痙攣があるときはもちろん、非けいれん性てんかん重積のときでも、痙攣が持続しているときは基本顔色不良のことが多いですし、PAT不良なことが多いです。
小児の初期診療の基本もABCの安定化です。
痙攣発作ではA・Bが特に異常をきたしやすいです。
搬送されてきたらまずはモニター装着を看護師にお願いします。
並行して医師は気道確保、口腔内・鼻腔吸引、酸素投与を行いABの安定化を図り、
換気が不十分ならジャクソンリースで人工換気を行いましょう。
医師がもう一人いるなら末梢ルート確保をお願いしますが、いなければABC安定化させた後に自分で末梢ルートをとりましょう。
STEP③痙攣持続の有無の判断
- 四肢の筋緊張亢進
- 開眼の持続
- 酸素化不良、チアノーゼ
- 眼球偏位
- 瞳孔散大
⇨MDLなど投与して効いている場合は薬剤の影響で縮瞳するはずです。縮瞳していない場合はけいれん持続の可能性高いです。 - 過度な頻脈(HR 160-200)
発作後の眼球偏位や体の一部が動く状態は①部分発作の持続②けいれん収束後の可能性があるが、脳波をとらないとわからないため、疑わしい場合は治療介入しよう。介入して疑わしい所見が改善する見てみましょう。
STEP④ルート確保+血液検査
余裕があればルート確保時に採血、血ガスなどを取れると楽ですが、あとから採取でも大丈夫です。
まずは痙攣を止めることを優先させましょう。
急いでやって失敗するより、慎重に1発で確実にルート確保したほうが結果的に短時間でルート確保できます。
失敗してもルートが取れなくても大丈夫です。口腔内投与や鼻腔投与などで時間が稼げます。
いつもの力を出しましょう。
STEP⑤薬剤投与
薬剤投与の前には必ず呼吸抑制や舌根沈下が起こったときのために必ずジャクソンリースを準備して薬剤投与を行いましょう。
ルート確保できた場合
MDL 0.1mg/kg IV 0.5mg/kgまで繰り返し投与可
ミダフレッサ® 原液 ▶ MDL 1mg/mL
or
ミダゾラム®(MDL 10mg/2mL)1A + 生食 8mL ▶ MDL 1mg/mL



※『小児てんかん重積状態・けいれん重積状態治療ガイドライン2023』では0.15mg/kg/回、総量0.6kgまでと記載されていますが、呼吸抑制を結構きたすので慣れないうちは0.1mg/kg/回をおすすめします。私は今でも0.1mg/kg/回としています。0.1mg/kg/回の方が計算しやすいのも理由の一つです。
| Good | 小児科医が使い慣れている |
| Bad | 呼吸抑制に注意、意識減損作用あり |
ルート確保できない場合
鼻腔内、口腔内、筋注が選択肢になります。
ガイドラインでは効果を次のように記載はされていますが、一概にどれがいいというものはないので施設でのやり方に準じるのが一番です。
| 鼻腔内 | 口腔内 | 筋肉内 | |
|---|---|---|---|
| 発作消失率 | 88-95% | 56-87% | 68-93% |
MDL 0.2mg/kg(0.04mL/kg)を両鼻腔に半分ずつ投与
鼻腔投与の方法
アトマイザーは鼻腔投与用の薬液噴霧器で写真のようなものです。これがあるならこれが鼻腔に噴霧することができ、鼻腔もふさげるので漏れ出しが防げます。
これがない場合はジェルコなどの留置針の外筒だけを取ってシリンジにつけて、投与することもできます。
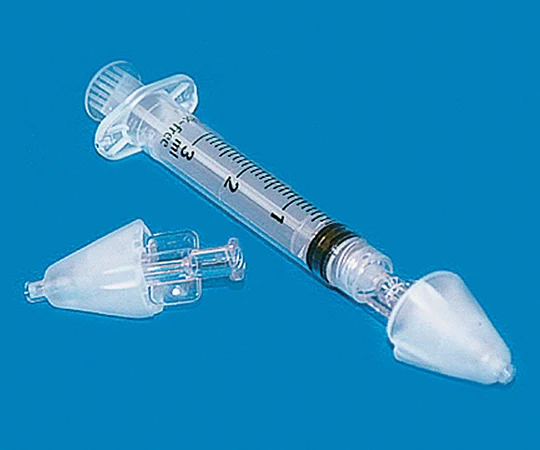

吸収効率が高まります
アトマイザーなら鼻腔に密着させて、急速に噴霧させます。
MDL(ブコラム®)を口腔内投与
1歳未満:2.5mg 1歳以上5歳未満:5mg 5歳以上10歳未満:7.5mg 10歳以上18歳未満:10mg
口腔内投与の方法
製薬会社のホームページがとてもわかりやすいので参考にしましょう。
口腔内投与前に口腔内吸引をしておくといいでしょう。


ホスフェニトイン(ホストイン®) 22.5mg/kg=0.3mL/kg 7.5分以上かけてDIV
ホストイン® 0.3mL/kgをtotal 10mLになるように生食で希釈しシリンジポンプで投与
投与量[mL/h]×8 ▶ 7分30秒
投与量[mL/h]×6 ▶ 10分
ex)体重 10kg ⇨ ホストイン® 3mL+生食7mLに溶かし、80mL/hで投与すると7分半で投与できる
| Good | 意識減損作用がなく脳症を疑うときなど投与後でも意識の評価ができる |
| Bad | 即効性に欠ける |
| Caution | 7.5分以上かけて投与 |
| Comment | 2歳未満では適用外使用となるが、安全性は高く、有効性が高いため使用することは多い |
チオペンタール(ラボナール®) 1mg/kg/回 極量:5mg/kg
ex)ラボナール®(500m/1V)を付属の注射水 20mLで溶く(25mg/mL)
そのうち4mLをとり、生食6mLを入れる(10mg/mL)
このように希釈するとミダゾラムと同じ感覚で使用できます。
これまでの薬剤が無効でチオペンタールを投与する場面は難治性であり、チオペンタール前後で挿管ありきのICU管理です。ここまでのときは必ずラボナール投与前に上級医に助けを求めましょう。
| Good | ミダゾラムと似ているが、ミダゾラムよりキレがいい(すっと効いてすっと切れる) |
| Bad | その分呼吸抑制はミダゾラムより強い印象。呼吸を止めることはしばしばあり |
| Caution | 重度喘息患者には禁忌⇨喘息患者には使用しない方が無難 |
STEP⑥頭部CT・髄液検査
頭部CT
けいれんを止めることができたら、病棟にあがることになると思いますが、病棟に上る前に頭部CTをとるかの判断が必要となります。以下のガイドラインのQlinical questionを参照して症例ごとに決める必要があります。
絶対的な基準はありません。逆にそれが難しいですよね。
私はざっくり次のようなときにCTをとっているので参考にしてみてください。
迷った場合は最近の頭部CT施行歴がなければとるようにしています。
- けいれんが重積していた場合
- 意識障害・片麻痺が残存かつ改善傾向にない場合
- 自分が “なんか変”と思った場合
髄液検査
髄液検査に関しても似ていますが、髄膜炎・脳炎・脳症を疑った場合に施行することになります。
頭部CTと比較して被爆の影響がなく合併症も少ないため、手間ではありますが迷った場合にはやっています。
迷った場合、『自分の子どもであればするかしないか』と自分に聞いてみましょう。
小児の痙攣のオススメ参考書・ガイドライン
けいれんに関して勉強するなら下のガイドラインの3冊はかかせません。
小児神経を専門にする人以外はむしろこれ以上は不要だと思います。
小児科はガイドラインがあるものは基本的にはガイドラインをまず最初に読んでおきましょう
小児科のオススメ教科書
小児診療でcommon diseaseの診療にあたるときはコレに限ります!
日常臨床で一番使用していると言っても過言ではないです。
専攻医などがまず調べたいことがほとんど書いてあります。
引用文献もしっかり記載があるため深く勉強するときにも役立ちます。
お値段もお手頃です。
もちろんm3も医書も電子書籍があるので調べるときもスピーディーです。
Take Home Message
けいれんの流れは理解できたでしょうか?
型が身につけばけいれんへの恐怖心はなくなると思います。
熱性けいれんの基本の記事や脳症を疑ったときのビタミンカクテル療法も参考にしてみてくださいね!
- 救急隊への情報収取⇨物品の準備など事前準備がとても重要
- けいれんのときもやっぱりABCの安定化を忘れないようにしよう




【参考文献】
- 日本小児神経学会 『小児てんかん重積状態・けいれん重積状態 治療ガイドライン2023』 診断と治療社
- 岡本光宏 『めざせ即戦力レジデント!小児科ですぐに戦えるホコとタテ』 診断と治療社
- 神奈川県立こども医療センター 小児内科・小児外科 『小児科当直医マニュアル 改定第15版』 診断と治療社
- 佐和貞治 『KPUM 小児ICUマニュアル Version8』 永井書店












