2024年マイコプラズマが大流行しています。
マイコプラズマは、夏季オリンピックの開催年に流行する傾向があったため以前は「オリンピック病」とも呼ばれていました。
毎年流行するわけではないので、流行した時期に診療をした経験がないと、マイコプラズマについて知識が浅い研修医・専攻医も多いと思います。
マイコプラズマは色々な抗菌薬があるので難しく感じますが、診療の型がある程度決まっています。
この記事さえ見ればマイコプラズマの診療はマスターできるはずです。
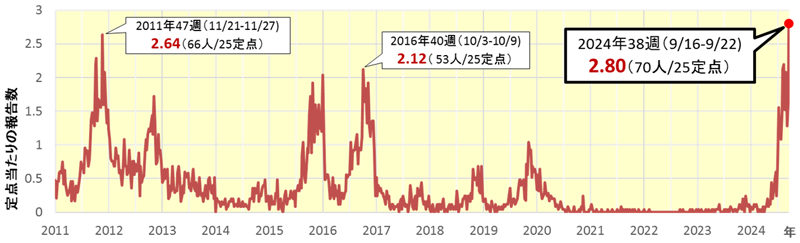
概要
- 5歳以上の小児市中肺炎の19%1
- 5歳未満での発症は稀(2歳未満で2%、2-4歳で5%)2
- 乳幼児(5歳未満)のマイコプラズマ肺炎は典型的な症状が認められないことも多く症状から疑うことは難しく周囲流行の評価が最も重要。大流行時期は5歳未満でも比較的感染者はいる。
- 家族内感染の頻度は40%と高い3
- 15-55%は不顕性感染4
マイコプラズマ感染症は、サイトカイン産生とリンパ球活性などの細胞性免疫を中止とした炎症反応が肺障害と関連があるとされる。▶そのためこのような免疫反応が未熟な低年齢では症状が出にくい。感染自体は起きており、7-12ヶ月の28%に、13-24ヶ月の55%に抗体が認められたという報告がある5
経過
- 潜伏期間:1-3週間6
- 抗菌薬が無効でも5日程度で解熱することが多い7
- 咳嗽は第3-5病日に悪化し、2-4週間持続する。発作性に夜間に悪化。乾性咳嗽から徐々に湿性咳嗽になる。血痰になることもある。8
- 高熱を呈することが多い
- 聴診所見は正常だが、レントゲンで異常を認めることがある。ラ音を認めることもある
- 筆者の感覚では、喘息やアレルギー素因がない児でもwheezeが聴取されることも少なくない
 Dr.TIGER
Dr.TIGERマイコプラズマ感染症は、1 週間熱が持続している割に比較的全身状態は保たれていたり、Xpでは肺炎像はひどいのに聴診所見は正常だったり、酸素化低下がなかったりと、経過が長くても状態が比較的保たれているイメージがあります。
検査
- LAMP法、抗原迅速検査、血清抗体値が現在保険適用
- 小児科学会が推奨しているのはLAMP
LAMP
- 感度:82-96%、特異度:100%9
- 現在最も信頼性が高い検査
- 現在小児科学会の提言でも検査方法として推奨されている
抗体検査
- 基本的にはペア血清での4倍以上の上昇をもって診断する
- 健常成人でも320倍までは2%程度認めるため単一血清では≧640倍をもって診断根拠とする場合がある
- ペア血清で4倍以上の上昇で感度:83.3%、特異度:100
- 単一血清 640倍以上で感度:50%、特異度:99.3%10
抗原迅速検査
- 感度:60-74%、特異度:81-90%11



私は基本的にLAMPを選んでいますが、採血する予定があるときは一緒に抗体で代用することもあります。私が務めている病院では抗体は1-2日、LAMPは2-3日で抗体検査のほうが結果が早くでることと、採血と咽頭ぬぐいの侵襲的な検査を2つするのは気が引けることもあるためです。
どちらも当日には出ないので疑った場合は検査を提出した上でマイコプラズマとして、治療を開始して後日確認といった流れです。
確実に診断したい場合はもちろんLAMPを提出しています。
治療
Essense
- そもそもself limited diseaseであるため、必ずしも抗菌薬の投与は必要ない
- マクロライド系に効果がある場合は80%以上が治療48時間後に解熱が得られる12▶48時間程度で効果判定
- マクロライドの耐性率は地域や時期によって変動する
- マクロライド系の前投与があり、症状の改善がなければ耐性率は90%以上だが、マクロライド系の前投与がないときの耐性率は50%以下
日本で行われたマクロライド感受性菌(MSMP)50人、マクロライド耐性菌(MRMP)59人の前向き他施設コホート研究では治療開始後のMSMPとMRMPの発熱期間は以下であった。13
| MSMP | MRMP | |
|---|---|---|
| アジスロマイシン | 4.6日 | 2.5日 |
| クラリスロマイシン | 5.5日 | 1.7日 |
| ミノサイクリン | 1.0日 | 0.9日 |
| トスフロキサシン | 7.5日 | 4.3日 |
- MRMPであっても5日程度で解熱することが多い
- トスフロキサシンは解熱までの期間は長い
- 研究ではトスフロキサシンで治療をされた患者が全体の10%程度しかいないので、8歳未満のMRMPの治療についてはさらなる検討が必要と結論付けられている
第一選択
アジスロマイシン 10mg/kg/day 最大500mg 分1 3日間
添付文書
アジスロマイシンとして、500mg(力価)を1日1回、3日間合計1.5g(力価)
クラリスロマイシン 10-15mg/kg/day 最大800mg 分2-3 10日間
添付文書
成人:クラリスロマイシンとして1日400mg(力価)を2回に分けて経口投与する。
アジスロマイシンやクラリスロマイシンは酸性の食物(オレンジジュース、リンゴジュース、ヨーグルト、スポーツドリンクなど)と混ぜると非常に苦くなるので注意!
→バニラアイス、チョコレートアイス、牛乳、ココア、プリン、ピーナッツバターなどと相性が良い
- 自施設では入院症例でもマクロライド系は内服で行くことがほとんどです。ミノサイクリンを使う入院症例は最初は点滴が多いです
マクロライド系抗菌薬投与後48時間で解熱しないときはマクロライド耐性と判断して第二選択薬に以降する
第二選択
【8歳以上】
ミノサイクリン 4mg/kg/day 最大200mg 分2 7-14日間
添付文書
成人:初回投与量をミノサイクリンとして、100〜200mgとし、以後12時間ごとあるいは24時間ごとにミノサイクリンとして100mg
【8歳未満】
トスフロキサシン(オゼックス®) 12mg/kg/day 最大360mg 分2 7-14日間
添付文書
成人:トスフロキサシントシル酸塩水和物として1日300〜450mg(トスフロキサシンとして204〜306mg)を2〜3回に分割して経口投与する
- 8歳未満にミノサイクリンは禁忌 ∵歯牙着色のリスクがあるため。永久に残り加齢とともに悪化する
ミノサイクリンの歯牙黄染に関しては、上級医の先生達でも考え方に違いをよく感じるので現在の状況に関して別記事にまとめたので是非読んでみてください。
米国小児学会は全年齢に対して、21日以内のドキシサイクリンは使用可能であるというスタンスをとっているのは興味深いです。


小児感染症のトリセツREMAKEでは8歳未満の第二選択薬はトスフロキサシンではなくシプロフロキサシンが選択されている
トスフロキサシンは解熱までの期間が長く、アルミ・マグネシウムなどの金属イオンとキレートを形成するため、その場合のバイオアベイラビリティは30%まで低下する19ため、筆者はトスフロキサシンを選択せず、病院採用もないとしている。
シプロフロキサシン 30mg/kg/日 分2 7日間小児感染症のトリセツREMAKE



総合病院で働いていると、クリニックで最初からトスフロキサシンが処方されていることが多く、トスフロキサシンが効かなくて紹介されることが多々あります。8歳以上ならミノサイクリンの選択肢がありますが、8歳未満なら次どうすれば迷うこともあります。トスフロキサシンが効かなくてもマクロライド系が効くこと(自然解熱の可能性もありますが)も多く経験します。紹介される側はマクロライド系、ニューキノロン系、テトラサイクリン系の試してないものを試すという感覚です。
第三選択
- 第二選択薬に変更後48時間においても発熱が続く場合は、高サイトカイン血症を疑う
- LDH 480IU/mL以上かつ発熱が7日以上持続していることを目安にステロイド治療を行うことを検討する23
小児感染症トリセツREMAKEではLDH379 IU/mL以上などで検討とある24 - ステロイドを使用するかしないかはまだはっきりした答えはない



マイコプラズマで重症化することは比較的少なく、第二選択薬を使用したあとには自然経過かわかりませんが大部分は解熱しているのであまりステロイドが必要となる状況は少ないです。それでも解熱しない時はステロイドが使われているのを比較的見かけます。HFNC、NPPVなどが必要で第二選択薬投与後も解熱しないときなどは試してみてもよいと私は思っています。
小児科学会によるマイコプラズマに対する抗菌薬の用法一覧
『小児肺炎マイコプラズマ肺炎の診断と治療に関する考え方』から引用
| 抗菌薬 | 用法・用量 | 投与法 | 投与期間 |
|---|---|---|---|
| エリスロマイシン | 25-50mg/kg/day 分4-6 | 経口 | 14日 |
| クラリスロマイシン | 10-15mg/kg/day 分2-3 | 経口 | 10日 |
| アジスロマイシン | 10mg/kg/day 分1 | 経口 | 3日 |
| トスフロキサシン | 12mg/kg/day 分2 | 経口 | 7-14日 |
| ミノサイクリン | 2-4mg/kg/day 分2 | 経口 or 点滴 | 7-14日 |
注意点
- 多形紅斑を認めることがある
発熱3日後に明らかな多形紅斑となり、発熱11日後に皮疹は色素沈着を残して改善する - 水疱や表皮剥離、ニコルスキー現象(一見正常な皮膚をこすると表皮剥離を生じる)を認めればSJS/TENであるため要注意。SJSは死亡率10%、TENは死亡率30%なので要注意。
登校・登園の目安
- 症状が改善し、全身状態がよくなれば登校・登園できる
小児感染症のオススメ教科書
小児感染症の参考書といえばやっぱりコレに限ります!
私は何度この参考書で調べたことでしょうか。日常臨床で一番使用していると言っても過言ではないです。
小児感染症専門の著者が書いており、引用文献もしっかり記載があり、信憑性も抜群です。
なのに読みやすくて調べやすくもあります。トリセツシリーズは専攻医・研修医にはもってこいです。
お値段もお手頃です。もちろんm3も医書も電子書籍があるので調べるときもスピーディーです。
t他の小児科のおすすめ教科書も紹介しているので是非御覧ください


【参考文献】
- Seema Jain, et al. Community-acquired pneumonia requiring hospitalization among U.S. children. N Engl J Med. 2015 Feb 26;372(9):835-45. ↩︎
- Seema Jain, et al. Community-acquired pneumonia requiring hospitalization among U.S. children. N Engl J Med. 2015 Feb 26;372(9):835-45. ↩︎
- Kliegman RM, et al. 衞藤義勝・監訳:ネルソン小児科学, 原著第19版. エルゼビア・ジャパン, 2015:1203-1206 ↩︎
- N Balassanian, et al. Mycoplasma pneumoniae infection in families. N Engl J Med . 1967 Oct 5;277(14):719-25. ↩︎
- H Brunner, et al. Unexpectedly high frequency of antibody to Mycoplasma pneumoniae in human sera as measured by sensitive techniques. J Infect Dis. 1977 Apr;135(4):524-30. ↩︎
- Seema Jain, et al. Community-acquired pneumonia requiring hospitalization among U.S. children. N Engl J Med. 2015 Feb 26;372(9):835-45. ↩︎
- 伊藤健太 『小児感染症のトリセツREMAKE』 金原出版 ↩︎
- 伊藤健太 『小児感染症のトリセツREMAKE』 金原出版 ↩︎
- Naoyuki Miyashita, et al. Naoyuki Miyashita. Diagnostic sensitivity of a rapid antigen test for the detection of Mycoplasma pneumoniae: Comparison with real-time PCR. J Infect Chemother. 2015 Jun;21(6):473-5. ↩︎
- ISAR.Vol.28 p40-41:2007年2月号. 血清診断法の現状と問題点. ↩︎
- Naoyuki Miyashita, et al. Diagnostic sensitivity of a rapid antigen test for the detection of Mycoplasma pneumoniae: Comparison with real-time PCR. J Infect Chemother. 2015 Jun;21(6):473-5. ↩︎
- Yasuhiro Kawai, et al. Clinical efficacy of macrolide antibiotics against genetically determined macrolide-resistant Mycoplasma pneumoniae pneumonia in paediatric patients. Respirology. 2012 Feb;17(2):354-62. ↩︎
- Nobuhisa Ishiguro, et al. Therapeutic efficacy of azithromycin, clarithromycin, minocycline and tosufloxacin against macrolide-resistant and macrolide-sensitive Mycoplasma pneumoniae pneumonia in pediatric patients. 2017 Mar 13;12(3) ↩︎
- Okazaki N, et al. Characteristics of macrolide-resistant Mycoplasma pneumoniae strains isolated from patients and induced with erythromycin. Microbiol Immunol 45:617-20,2001. ↩︎
- Morozumi M, et al. Macrolide-resistant Mycoplasma pneumoniae: characteristics of isolates and clinical aspects of community-acquired pneumonia. JIC 16:78-86,2010. ↩︎
- Akaike H, et al. In vitro activities of 11 antimicrobial agents against macrolide-resistant Mycoplasma pneumoniae isolates in pediatric patients: results from multicenter surveillance. Jpn JID, Vol65,No6 in print. ↩︎
- Block SL, et al. Mycoplasma pneumoniae and Chlamydia pneumoniae in pediatric community-acquired pneumonia: comparative efficacy and safety of clarithromycin vs. erythromycin ethylsuccinate. Pediatr Infect Dis J 14:471-7,1995. ↩︎
- Harris JA, et al. Safety and efficacy of azithromycin in the treatment of community-acquired pneumonia in children. Pediatr Infect Dis J 17:865-871, 1998. ↩︎
- R Minami, et al. Effects of aluminum hydroxide and famotidine on bioavailability of tosufloxacin in healthy volunteers. Antimicrob Agents Chemother. 1998 Feb;42(2):453-5. ↩︎
- Ryou Kawamata, et al. Utility of serum ferritin and lactate dehydrogenase as surrogate markers for steroid therapy for Mycoplasma pneumoniae pneumonia. J Infect Chemother 2015 Nov;21(11):783-9. ↩︎
- Kyung-Yil Lee, et al. Role of prednisolone treatment in severe Mycoplasma pneumoniae pneumonia in children. Pediatr Pulmonol. 2006 Mar;41(3):263-8. ↩︎
- Norikazu Inamura, et al. Management of refractory Mycoplasma pneumoniae pneumonia: utility of measuring serum lactate dehydrogenase level. J Infect Chemother. 2014 Apr;20(4):270-3. ↩︎
- Oishi T, et al. Clinical implications of interleukin-18 levels in pediatric patients with Mycoplasma pneumoniae pneumonia. JIC 17:803-6, 2011. ↩︎
- Ryou Kawamata, et al. Utility of serum ferritin and lactate dehydrogenase as surrogate markers for steroid therapy for Mycoplasma pneumoniae pneumonia. J Infect Chemother. 2015 Nov;21(11):783-9. ↩︎
- 岡本光宏 『めざせ即戦力レジデント!小児科ですぐに戦えるホコとタテ』 診断と治療社
- 伊藤健太 『小児感染症のトリセツREMAKE』 金原出版
- 小児科学会「小児肺炎マイコプラズマ肺炎の診断と治療に関する考え方」





コメント